花粉シーズン到来!?花粉で頭痛、咳、肌荒れがつらい!注意することや予防について
日本ではスギ・ヒノキ・イネなどの花粉が季節ごとに飛び交っており、鼻水や目のかゆみといったアレルギー症状に悩まされる方も多いのではないでしょうか。
これらの症状は身体を守るためのものですが、花粉シーズン中は治まることがないため、仕事やプライベートにも大きな影響を及ぼしてしまいます。
今回は花粉シーズンをうまく生き抜いていくための予防法や、一人ひとりの症状に合った適切な治療法についてご紹介しましょう。
Contents
今年の花粉症の時期や花粉量は?

気象庁の発表によると、2025年の花粉飛散量は、2024年に比べて多くなっているといわれています。
特に大阪などの近畿地方では、昨年度に比べて5.1倍の飛散量を記録しており、ここ10年でもっとも多いという結果になりました。
また、2月末に寒さが弱まるタイミングでスギ花粉の飛散が始まり、3月以降はヒノキ花粉が加わっていきます。
それぞれの植物によって飛散時期が異なるため、両方のアレルギーを所持している方は、その分長い間症状に悩まされるでしょう。
これらの症状を、医学用語では「季節性アレルギー鼻炎」「季節性アレルギー性結膜炎」などと呼称しています。
年によって症状の出方が異なるという方は、気象庁などが発表する情報を元に、時期に合った対策を行うと良いでしょう。
花粉症の主な症状

くしゃみ、鼻みず、鼻づまり
花粉症の三大症状はくしゃみ・鼻水・鼻づまりです。
鼻の粘膜に花粉が吸着することでアレルギー反応が起き、鼻水が出たり鼻が詰まったりするでしょう。
くしゃみも同様で、鼻の中に花粉という異物が入ってくることにより、身体が異物を外に出そうとする正常な反応です。
これらの症状がミックスして現れる「鼻漏型」の花粉症は全体の7~8割を占め、鼻づまりのみ生じる方は2~3割程度といわれています。
関連記事:鼻詰まりを今すぐ解消したい!寝ながらできる方法や即効性のあるツボを紹介
目のかゆみ・充血
目のかゆみや充血は、アレルギー性結膜炎の症状です。
花粉が目に入ってアレルギー症状を引き起こすと、かゆみや白目の充血が起こるでしょう。
つい目を掻いてしまう方も多いですが、かゆみは一向に治まらないほか、角膜を傷つけてしまう可能性があるため注意が必要です。
喉のかゆみ
喉のかゆみは、「喉頭」と呼ばれる部分にアレルギー症状が起こることによって生じます。
アレルギー性鼻炎のある方の中で、約4~7割の方にかゆみが起こるともいわれており、多くの方が悩んでいる症状ともいえるでしょう。
喉の違和感や繰り返す咳、喉を掻きたくなるようなヒリヒリ感などを訴える方もいるため、これらの症状がある場合は花粉症も視野に入れて対策を行いましょう。
咳
花粉の時期だけに咳が現れるという方はもちろん、シーズン中は症状が悪化する喘息患者の方も少なくありません。
大人だけでなく、喘息の兆候がある子どもたちも、花粉シーズンはいつもにも増してしっかりと対策を行いましょう。
肌荒れ
花粉症に伴い、皮膚症状が悪化することがあります。
原因としてはスギ花粉による皮膚炎(接触性皮膚炎)やアトピー性皮膚炎が考えられます。
スギ花粉が肌について炎症を起こした場合、赤みや腫れ・痛み・かゆみといった症状が出る可能性が高まるでしょう。
特に顔周りなど皮膚が薄くデリケートな部分には注意が必要です。
またアトピー性皮膚炎の方は、元々肌が乾燥しやすく、外部からの刺激に弱い状態です。
皮膚のバリア機能を高め、スギ花粉が肌についてもトラブルを起こしにくい肌作りが必要となるでしょう。
関連記事:花粉による肌荒れを防ぐには?スキンケアと生活習慣のポイント
関連記事:乾燥肌におすすめのスキンケア方法とスキンケアアイテムの選び方
頭痛
花粉症によって鼻水や鼻づまりが続くと、溜まった鼻水が鼻の奥にある「副鼻腔」を埋め、内部で炎症を起こしてしまいます。
これを「副鼻腔炎(蓄膿症)」などと呼びますが、溜まった鼻水が膿化することにより、顔の痛みや頭痛を引き起こす場合があるでしょう。
鼻水というと鼻周りのトラブルを想定しがちですが、副鼻腔炎の場合は額や眉間・頬なども同時に痛むのが特徴です。
風邪と花粉症の見極め方

花粉症と風邪の見分け方は、「発熱があるかないか」や「目のかゆみの有無」によってある程度判断できます。
風邪の場合は多くの方が発熱を経験しますが、花粉症の場合は頭痛が起こっても発熱をすることは少ないでしょう。
また、目のかゆみはアレルギー症状によるものが多いため、こちらも風邪ではないと考えられます。
もちろんこれらの見分けは素人判断でできるものではないため、不安な方はかかりつけ医へ相談しましょう。
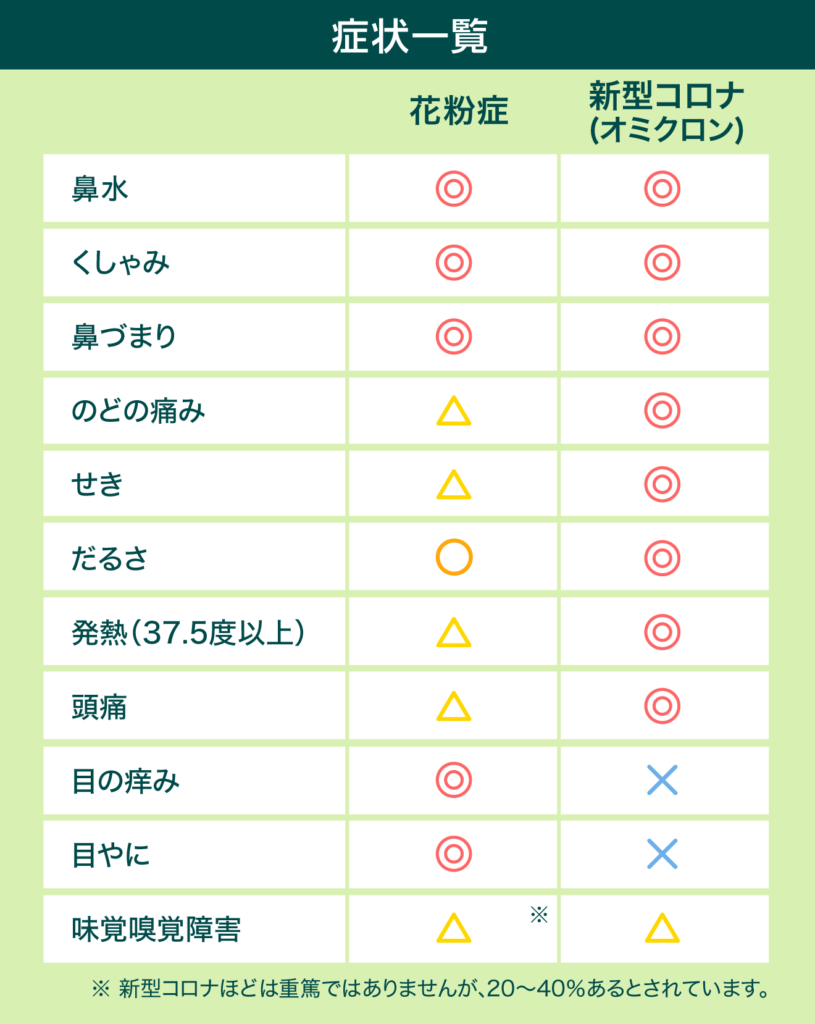
花粉症とコロナの違いや見分け方は?

2020年から2022年頃は、新型コロナウイルスと花粉症が重なった時期もあり、出ている症状がどちらによるものなのか不安に感じた方も多かったでしょう。
今回は今後も新型コロナウイルス対策を続けていくため、花粉症との違いをまとめてご紹介します。
出典:J Allergy Clin Immunol. 2015 Dec;136(6):1460-1470.(監修:峰宗太郎/病理専門医)
発熱
新型コロナウイルスでは7割以上の方が37.5度以上の発熱を訴えるのに対し、花粉症ではめったに発熱が見られません。
悪寒・関節痛・筋肉痛なども花粉症にはない症状であるため、これらが見られた場合は早めに医療機関を受診しましょう。
喉の痛み
新型コロナウイルスでは約半数の方が咽頭痛を訴えており、喉が炎症を起こして物を飲み込むのが難しくなるケースが多く見られます。
花粉症の場合も喉の痛みは見られますが、食事がとれないほどの痛みであることは少なく、かゆみを伴うケースが多いといえます。
鼻水
新型コロナウイルス・花粉症の両方に鼻水や鼻づまりの症状が認められます。
新型コロナウイルスや風邪など感染症による鼻水の場合、粘着性のある黄色っぽい鼻水が特徴的です。
これに対し花粉症の鼻水はサラサラとしており色が薄いため、これも両者を区別するポイントとなるでしょう。
目のかゆみ
新型コロナウイルスでは目のかゆみが起こりにくいため、この症状は花粉症特有のものといって良いでしょう。
花粉症では耳・口・皮膚など広範囲にかゆみが生じる場合もあります。
また、気になる症状が1日の中で起きたり治まったりする場合や、場所や時間によって症状が出る場合も、アレルギー反応と判断できます。
悪化をさせないためにできる予防法

外出時の服装
第一に、花粉が鼻・目・口の粘膜に入らないようにすることが大切です。
マスクやサングラス・眼鏡などを装着して花粉が入ってくる侵入ルートをブロックし、体内に花粉が入らないように対策を行いましょう。
また、表面がすべすべした素材のコートを着用することも効果的です。
アトピー性皮膚炎のある方は、半袖よりも長袖の服を選ぶなど、皮膚の露出を少なくする工夫も有効な手段と考えられます。
生活習慣
花粉症は免疫反応による病気であり、食生活で免疫機能を向上することによって症状が軽減される場合があります。
また、長年の喫煙によって鼻の粘膜が損傷している場合も、アレルギー性鼻炎を起こしやすいでしょう。
受動喫煙を含め、タバコの煙に遭遇する頻度を少なくすることが大切です。
室内での対策
花粉症シーズンは部屋の換気をなるべくせず、外から花粉が入ることを防ぐ必要があります。
また、外出時に着ていた衣類には花粉が付着している場合が多く、そのまま室内に持ち込むことで症状が悪化しやすくなるでしょう。
帰宅後はすぐに手洗い・うがいを行うとともに、室内では窓を閉め、空気清浄機を使用することをおすすめします。
食生活
近年の日本では、従来の和食から肉類・卵・乳製品を中心とした高カロリー食へと移行しつつあります。
和食に多く含まれるオメガ3脂肪酸の摂取量が減ったことにより、多くの方がアレルギー症状を訴えているとの報告もあります。
オメガ3脂肪酸は青魚や植物脂などに多く含まれる成分の総称であり、血流の改善やコレステロール値の低下・アレルギー抑制などさまざまな効果が期待できます。
1週間に数回は魚を食べる習慣をつけたり、日々の料理に使うオイルをエゴマ油に変えてみたりと、小さな工夫から始めてみると良いでしょう。
花粉症にはどんな薬が有効?
症状や部位に合わせて適切な薬を使う
鼻の症状・目の症状・皮膚の症状に適した薬を使用することが大切です。
医師の処方によって使用できる薬もあれば、ドラッグストアなどで手軽に購入できる医薬品もあるため、希望に合わせて選ぶと良いでしょう。
内服薬
一番メジャーな薬として、抗ヒスタミン薬が挙げられます。
アレルギー反応が起こると、体内ではヒスタミンが放出され、鼻水や目のかゆみに繋がります。
このヒスタミン分泌を防ぐのが抗ヒスタミン薬であり、現在は第1世代・第2世代とさまざまな製品画登場しています。
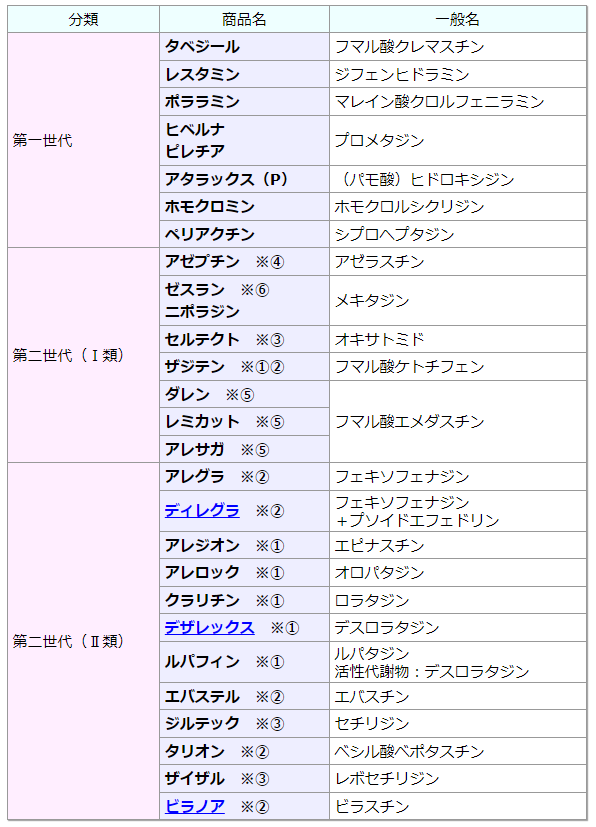
・第1世代抗ヒスタミン薬(ポララミンなど)
第1世代抗ヒスタミン薬は昔から使われてきた薬で、現在は小児に対し多く使用されています。
眠気や口の渇き・前立腺肥大などの副作用を認めることが多いため、成人や高齢者の使用には注意が必要です。
眠気が起こりやすいため、服用後は乗用車の運転を控える必要があり、服用が長引くと日常生活に影響を及ぼしやすいでしょう。
・第2世代抗ヒスタミン薬(アレグラ・タリオン・アレロック・アレジオン・クラリチン・ビラノア・ルパフィン・ザイザル・デザレックスなど)
第2世代抗ヒスタミン薬は第1世代であった副作用が軽減されている薬が多く、運転等に制限のない薬も多数見られます。

出典:「鼻アレルギー診療ガイドライン2016年(改訂第8版)」より
他には抗ロイコトリエン薬(シングレア・オノン・キプレスなど)という薬もあります。
こちらは鼻水に対してではなく、鼻粘膜の肥厚を軽減してくれる作用があり、鼻づまりが気になる方に有効です。
喘息のコントロールをしている小児が定期的に内服している薬でもあるため、上記同様に安心して服用できるでしょう。
また、あまりにも症状が重症な方は、ステロイドの内服薬を処方される場合があります。
少量であれば問題はないものの、糖尿病や緑内障などの副作用を起こす場合があり、糖尿病予備軍の方などは注意が必要です。
出典:「鼻アレルギー診療ガイドライン2016年(改訂第8版)」より
点鼻薬
点鼻薬には主に2つの種類があります。
一つ目は鼻噴霧用ステロイド薬(ナゾネックス点鼻液・アラミスト点鼻液など)です。
内服薬と違い局所的に鼻に作用してくれるため、副作用が少ない点がメリットといえるでしょう。
また先述した抗ヒスタミン薬などと併用できるため、ひどい花粉症の方にとっても頼りがいのある薬です。
二つ目は点鼻用血管収縮薬と呼ばれる点鼻薬です。
その名の通り血管を収縮させる成分が含まれており、一時的に鼻粘膜が狭小化し鼻の通りが良くなります。
即効性があり使用者には好まれますが、効果は一時的でしかなく、使いすぎると却って鼻づまりが悪化し「薬剤性鼻炎」になる可能性もゼロではありません。

出典:「鼻アレルギー診療ガイドライン2016年(改訂第8版)」より
点眼薬
内服薬では十分に効果を得られない場合、抗アレルギー作用のある点眼薬との併用が勧められます。
防腐剤の関係上、コンタクトレンズを着用している際は使用ができないため、細かな注意点を守って正しく使うことが大切です。

出典:「鼻アレルギー診療ガイドライン2016年(改訂第8版)」より
アレルゲン免疫療法
スギ花粉症やダニアレルギー性鼻炎の治療法のひとつで、100年以上も前から行われています。
アレルゲンを含む治療薬を皮下に注射する「皮下免疫療法」を中心に行われていましたが、近年では治療薬を舌の下に投与する「舌下免疫療法」が登場し、自宅で服用できるようになりました。
アレルギー体質そのものを治す可能性がありますが、治療期間が3~5年と長く、根気の必要な治療です。
まとめ
日本では花粉症患者が非常に多く、対策をしなければ日常生活に大きな影響を及ぼしてしまいます。
自分の症状に合った薬を使用し、悩ましい症状を少しでも軽減できるように努めましょう。
症状が重篤な場合や市販薬での効果が感じられない場合は、なるべく早い段階で医療機関を受診することが大切です。